Le lesioni muscolari della coscia sono tra i traumi più comuni in medicina dello sport (dal 10% al 30% di tutti gli infortuni sportivi).
Le lesioni muscolari della coscia possono insorgere o a causa di un colpo ricevuto (lesione da trauma diretto o contusioni) o a causa di un movimento errato (lesione da trauma indiretto).
Le contusioni sono facilissime da diagnosticare, perché è in grado di riferire immediatamente il momento esatto in cui ha sentito il dolore, perché derivato da un contrasto con l’avversario o con un ostacolo.
In questi casi, a seconda di quanto il dolore muscolare limita il movimento, la contusione viene definita di grado lieve, moderato o severo.
In questi casi prima si inizia il percorso terapeutico, più veloce sarà la remissione dal danno.
Più complessa è la classificazione e la diagnosi dei traumi indiretti.
Se il dolore insorge accompagnato da un aumento diffuso del tono muscolare, solitamente al termine dell’attività sportiva, non è riferibile a un preciso momento di gioco, non è ben localizzato e il paziente lo indica a mano aperta, su tutto il muscolo, siamo di fronte a una contrattura muscolare.
Se al contrario il dolore è ben individuabile alla palpazione, insorge progressivamente durante l’attività sportiva, permette di continuare a giocare anche se con fatica, allora siamo di fronte a uno stiramento, caratterizzato da assenza di lesione anatomica macroscopica. Anche in questo caso prima si comincia il trattamento, prima si guarisce.
Le lesioni o strappi muscolari (di primo, secondo e terzo grado) necessitano invece di tempi di recupero più lunghi. In questi casi è sempre presente una lesione anatomica, di gravità variabile. Tale gravità è direttamente proporzionale alla quantità di tessuto interessato, al versamento ematico e al muscolo infortunato.
È difficile non individuare subito una lesione muscolare, perché l’atleta sente un dolore improvviso, acuto, con un specifico riferimento a un gesto tecnico; l’atleta addirittura può indicare con precisione il punto della lesione.
L’impotenza funzionale è tanto più precoce quanto grave è la lesione.
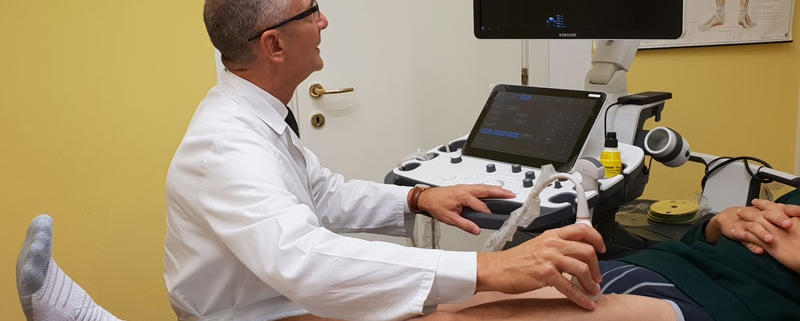
La diagnosi di una lesione muscolare è essenzialmente clinica ma viene coadiuvata da un esame ecografico effettuato preferibilmente a 24/48 ore dal trauma; l’ecografia viene ripetuta periodicamente durante la riabilitazione per monitorare la guarigione.
Il trattamento deve tener conto del grado, della sede e del tipo di paziente.
Le lesioni muscolari della coscia viene spesso più “bistrattata” che trattata. Proprio per questo abbiamo definito dei protocolli che tengono nella giusta considerazione il tipo di lesione, la sua sede e il tipo di paziente. Il nostro protocollo riabilitativo prevede un monitoraggio costante sia clinico che ecografico, proprio perché il destino delle lesioni muscolari dipende non soltanto dal grado e dalla sede della lesione, ma anche dagli errori di trattamento.
Riabilitazione per lesioni muscolari della coscia
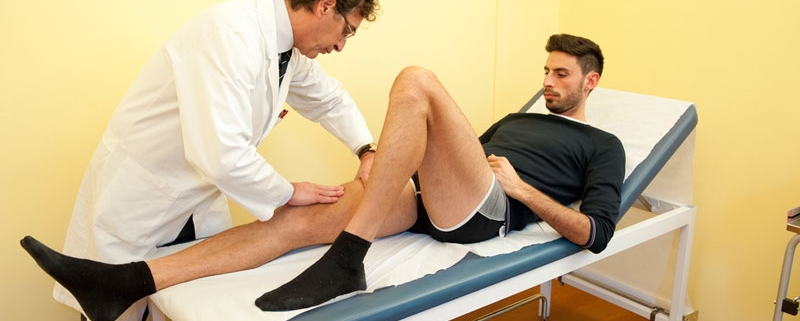
Nel trattamento di lesioni muscolari della coscia è fondamentale l’anamnesi non solo per inquadrare l’infortunio ma anche per capire se vi sono stati altri episodi oltre al primo (recidive) o se si sono già instaurate recidive.
La diagnosi esatta dopo aver effettuato l’ecografia (contrattura, stiramento, strappo di 1°, 2° o 3° grado) orienterà la prognosi e l’iter terapeutico. Sarà inoltre importante valutare fattori predisponenti (ipoestensibilità a livello di altri gruppi muscolari, squilibri, blocchi vertebrali, sovraccarichi funzionali), positività ai test chinesiologici per patologie malocclusali.
In questa sede ci occupiamo del trattamento dello strappo del bicipite femorale, evenienza abbastanza frequente negli sportivi.
Durante la fase acuta nei primi momenti dopo l’evento traumatico è opportuno arrestare l’emorragia attraverso fasciature compressive e ghiaccio; successivamente dopo l’indagine ecografica e la diagnosi si può iniziare il trattamento riabilitativo controllando il dolore con terapie fisiche come laser, tens endorfinica e successivamente ultrasuono, e recuperare l’articolarità (negativizzare lo stretching) attraverso esercizi di allungamento e distensione.
È utile iniziare fin da subito l’attività aerobica consentita senza dolore e progressivamente aumentare l’intensità e la varietà dello stimolo.
Quando lo stretching è negativo e non c’è dolorabilità alla palpazione si può iniziare il recupero muscolare del distretto interessato dapprima in concentrica ma fondamentalmente in eccentrica per elasticizzare la cicatrice e migliorare l’estensibilità muscolare; contemporaneamente si andranno a eliminare eventuali compensi attraverso un lavoro di rinforzo muscolare globale dei muscoli del core, del quadricipite, del gluteo e del polpaccio.
Conclusa questa fase si deve necessariamente concludere il programma riabilitativo in campo per ritornare alla corsa e testare movimenti complessi come i cambi di direzione, gli scatti e le frenate: è fondamentale l’attività di prevenzione delle recidive effettuando un programma domiciliare di esercizi per mantenere la funzionalità e l’estensibilità del muscolo.